
- FR
- EN

Reuse of NCI Information Policy - NCI (cancer.gov)
Im Rahmen der Versicherungsmedizinischen Tagung am 19.09.2023 unter dem Titel „Neue Wege in der Krebsforschung – Schon Realität oder noch Zukunftsvision“ begrüßten wir Herrn Prof. Dr. med. Tim Henrik Brümmendorf, Direktor der Klinik für Hämatologie, Onkologie, Hämostaseologie und Stammzelltransplantation an der Uniklinik RWTH Aachen, der einen Vortrag zum Thema „Individualisierte molekular zielgerichtete Krebstherapie“ hielt.
Einleitend gab er anhand von Statistiken einen Einblick in die Thematik:
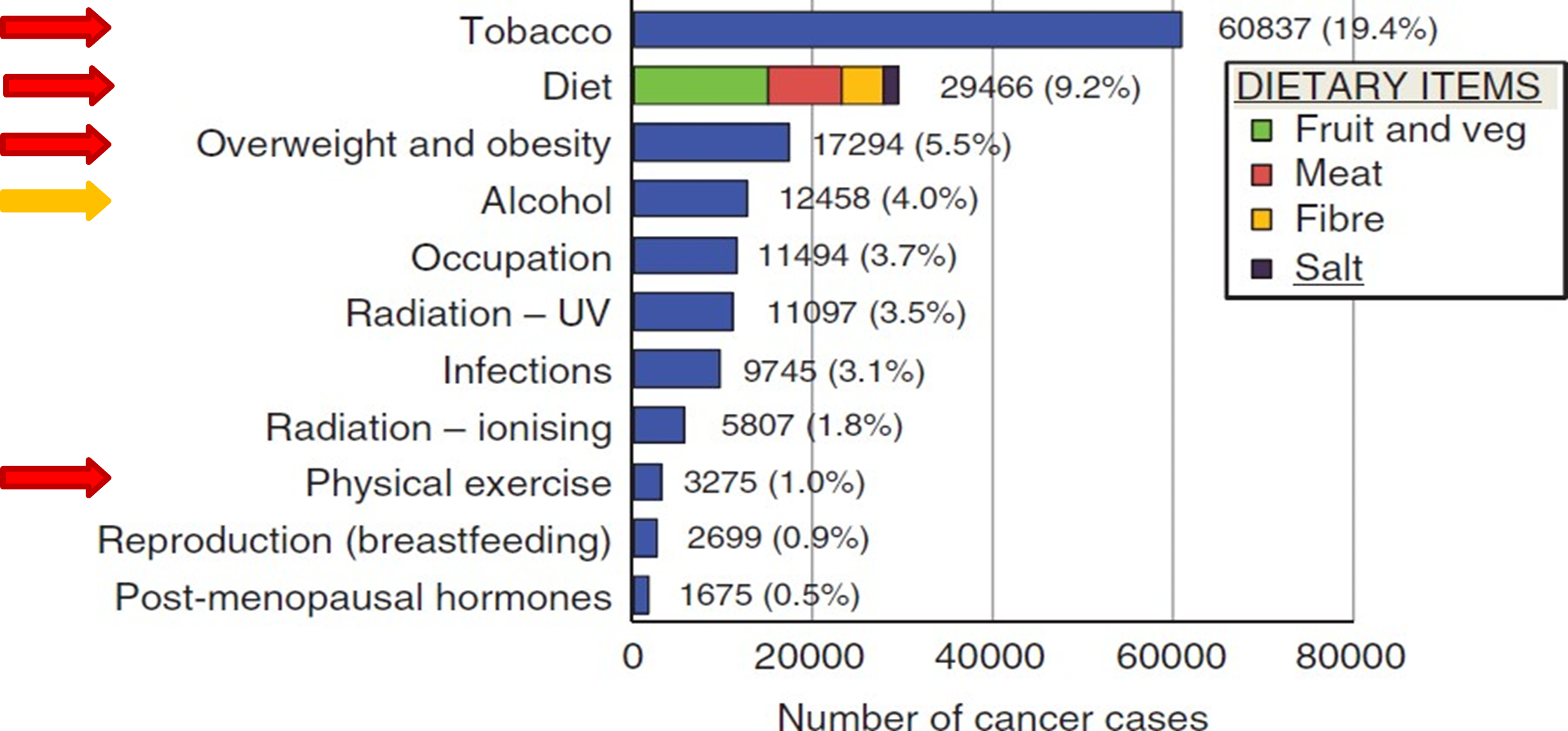
Anteil der einzelnen Umwelt- bzw. Lifestylefaktoren an der Rate der Krebsneuerkrankungen (in UK, 2010)i
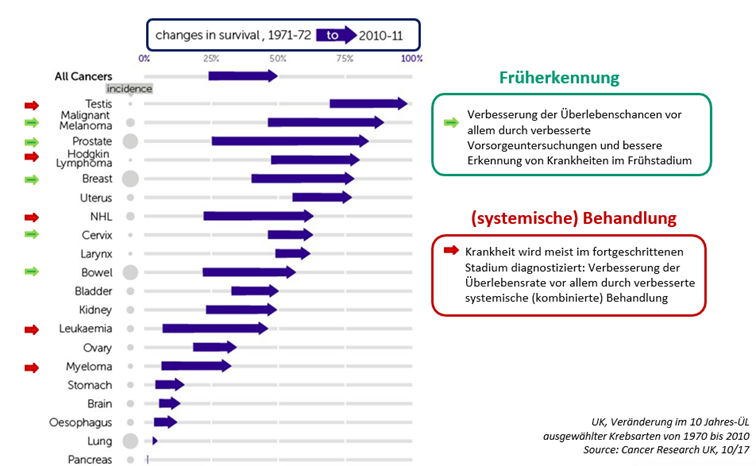
In der Behandlung von Krebserkrankungen wird zwischen einer Lokaltherapie und einer Systemtherapie unterschieden.
Zur Lokaltherapie zählt seit 1846 die operative Behandlung und seit 1901 die Strahlentherapie.
Die Systemtherapie hingegen begann mit der Entwicklung der Chemotherapie erst im Jahre 1946. Seit 1997 gibt es darüber hinaus die molekular zielgerichtete Therapie und seit 2011 die Immuntherapie.
Bei der systemischen Behandlung fortgeschrittener Tumorerkrankungen unterscheidet man eine kurative Behandlungsintention, eine palliative Behandlungsintention und eine (rein) supportive Therapieintention.
Bei der kurativen Behandlungsintention besteht immer eine Heilungsabsicht, d. h. es erfolgt eine auf vollständige Heilung ausgerichtete Behandlung.
Bei der palliativen Behandlungsintention erfolgt ebenfalls eine aktive Behandlung des Tumorleidens, auch wenn eine Heilung nicht erwartet wird. Hierbei steht vor allem eine Verlängerung der Lebenszeit, der Erhalt oder die Verbesserung der Lebensqualität und eine Linderung von Beschwerden im Vordergrund. Der Begriff „palliative Therapie“ bedeutet nicht, dass die betroffene Person „aufgegeben“ oder bald sterben wird, sondern lediglich, dass die Behandlung nicht auf Heilung ausgerichtet ist. Es mag durchaus vorkommen, dass trotz der „nur“ palliativen Therapie die Krebserkrankung keine Auswirkungen auf die Lebenserwartung hat.
Bei der rein supportiven Therapieintention wird versucht, Schwerstkranke dadurch zu unterstützen, dass man alles unterlässt, was die Symptome verschlechtert und alles unternimmt, um die Beschwerden zu lindern. Das Ziel ist die Erhaltung der Lebensqualität und die Linderung der tumorbezogenen Beschwerden.
Das Therapieziel ist im gesamten Verlauf der Krebserkrankung keine feste Größe und muss immer wieder kritisch hinterfragt werden. Im Laufe der Erkrankung kommt es häufig zu einem Intentionswechsel, auch im Sinne einer Therapiebegrenzung. Generell sollten die Therapieziele und -maßnahmen immer transparent unter Abwägung aller Chancen und Risiken zusammen mit der betroffenen Person und ihren Angehörigen auf Augenhöhe erörtert und festgelegt werden.
In der klassischen Krebstherapie wird eine Probe des Tumors entnommen (Biopsie) und im Labor untersucht, um welche Krebsart es sich handelt. Auf Basis von großen klinischen Studien und Erfahrungswerten wird daraufhin eine individuelle Therapie empfohlen, welche gewöhnlich aus einer Operation, einer Strahlen- und/ oder Chemotherapie besteht. Von dieser Behandlung profitiert jedoch nur ein Teil der Behandelten. Diese überleben die Erkrankung, die Beschwerden gehen zurück und es kommt zu einer Verbesserung der Lebensqualität. Ein großer Teil der Betroffenen hingegen profitiert nicht von dieser Standardtherapie, da sie entweder nicht ausreichend auf die Therapie ansprechen, die Behandlung nicht vertragen oder unter Umständen eine Resistenz entwickeln, so dass hinsichtlich einer wirksamen Therapie eine Zeitverzögerung eintritt.
Mit der molekular zielgerichteten Therapie geht man inzwischen einen Schritt weiter, denn heute weiß man, dass Tumore, die unter dem Mikroskop zwar gleich aussehen, von ihrer molekularen Biologie jedoch unterschiedlich aufgebaut sind. Bei den meisten Krebserkrankungen wird das unkontrollierte Wachstum von Zellen durch Defekte im Erbgut verursacht. Das Muster der genetischen Veränderungen kann sich von Patient zu Patient oder sogar innerhalb eines Tumors substanziell unterscheiden. Aus diesem Grund ist es wichtig, diese Muster zu erkennen, um den jeweiligen Tumor besser zu verstehen. Daher erfolgt zunächst eine umfassende molekulargenetische Aufarbeitung des Tumorgewebes. Hierbei wird bestimmt, welche molekulare Struktur im Tumor dazu führt, dass die Zellen sich unter anderem vermehrt teilen und Tumorzellen entstehen können. Diese Prozesse, die eine Tumorzelle entstehen lassen, versucht man nun zu unterbinden. Dabei kommt es darauf an, den richtigen Inhibitor (Hemmstoff) zu finden, der wie ein Schlüssel genau ins Schloss passt.
Das beste Beispiel für den Erfolg einer molekular zielgerichteten Therapie stellt die Behandlung der chronischen myeloischen Leukämie (CML) dar. Bei der CML wurde ein Protein namens BCR-ABL identifiziert, das für die Erkrankung spezifisch ist. Die Kenntnis dieses biologischen Merkmals hat die Entwicklung eines Medikaments ermöglicht, das speziell auf dieses tumorspezifische Protein abzielt und dessen Aktivität hochwirksam ausschaltet. Durch die Behandlung mit einem Tyrosinkinase-Inhibitor kann eine langfristige Remission und normale Lebenserwartung der Betroffenen erreicht werden.
Auch andere Krebsarten, wie zum Beispiel Lungen- oder Brustkrebserkrankungen, werden auf Genveränderungen und Mutationen untersucht, um die Möglichkeit einer zielgerichteten Therapie zu prüfen. Bei Lungenkrebs kann anhand eines Tests geprüft werden, ob der epidermale Wachstumsrezeptor (EGFR) vorliegt, der an der Entstehung von Lungenkrebs beteiligt ist. In diesem Fall kann der Tumor mit einer Therapie behandelt werden, die auf dieses Protein abzielt. Lässt sich bei Brustkrebs beispielsweise ein überaktives erbB2-Gen feststellen, ermöglicht dies die Behandlung mit einem Medikament wie Herceptin, das auf dieses Krebsprotein abzielt und sich als wirksamer Therapieansatz erwiesen hat.
Nicht alle Krebsarten verfügen jedoch über Zielstrukturen oder Moleküle, die für eine zielgerichtete Therapie angreifbar sind. Finden sich keine entsprechenden molekularen Veränderungen, bleibt für die Betroffenen nur die Behandlung mit der Standardtherapie.
Die zielgerichtete Krebstherapie erfolgt mit Medikamenten, welche spezifische Moleküle oder Signalwege, die in den Krebszellen abnormal aktiviert sind, angreifen. Das umliegende Gesunde Gewebe wird geschont.
Dadurch ist die Behandlung wesentlich effektiver und geht mit weniger Nebenwirkungen einher.
Für die Zukunft erhofft man sich, auf Basis einer vollständigen molekularen Subtypisierung von Tumorerkrankungen idealerweise jedem betroffenen Krebskranken eine molekular zielgerichtete Therapie anbieten zu können.
Zentrales Instrument in der personalisierten Tumortherapie ist das molekulare Tumorboard, eine interdisziplinäre, multiprofessionelle und Organ-übergreifende Tumorkonferenz, in welcher regelmäßig die molekularen Profile der Betroffenen analysiert, mögliche Therapieoptionen besprochen und eine molekular gerichtete, individuelle Therapieempfehlung ausgesprochen wird.
In Deutschland haben sich die Zentren für personalisierte Medizin im deutschen Netzwerk für personalisierte Medizin (DNPM) zusammengeschlossen. Es handelt sich um eine Kooperation von 26 Unikliniken, der auch das Centrum für Integrierte Onkologie Aachen-Bonn-Köln-Düsseldorf (CIO ABCD) angehört.
Im Jahre 2021 wurden im CIO bereits ca. 11.600 Proben molekular untersucht. Dies lässt erkennen, dass die molekular zielgerichtete Therapie bereits Einzug in den deutschen Klinikalltag gehalten hat. Und es ist davon auszugehen, dass die personalisierte Krebstherapie in Zukunft eine immer größere Bedeutung erlangen wird.
i Parkin, Boyd and Walker (2011) Br. J. CancerBefristung
ii UK, Veränderung im 10 Jahres-ÜL ausgewählter Krebsarten von 1970 bis 2010 Source: Cancer Research UK, 10/17